INFORME 2021. CONCLUSIONES Y RECOMENDACIONES
CONCLUSIONES
Gasto sanitario
1. El gasto sanitario en AP ha disminuido en el periodo analizado en proporción sobre el gasto sanitario público (0,98% entre 2010 y 2018), si bien ha habido un ligero aumento desde 2016 (0,23%). Hay una gran dispersión en este porcentaje entre CCAA, yendo desde el 17,45% de Andalucía hasta el 11,48% en Madrid. La diferencia entre 2010 y 2018 va desde el – 6,51% de Baleares al + 1,27% de Cantabria. En 2018 solo 6 CCAA superan el porcentaje de 2010.
2. En cuanto al gasto sanitario por habitante y año en 2018 fue de 206,73 € oscilando entre 261,75 de Extremadura y 147,97 en Madrid, siete de las CCAA están situadas por debajo de la media y son llamativos los casos de Madrid y Baleares (178,38€). Unas diferencias tan importantes generan necesariamente desigualdad en las prestaciones de la AP
Recursos
1. En 2019 se había producido una pequeña disminución en el número de tarjetas sanitarias individuales (TSI) por profesional en medicina de familia, pediatría, enfermería y administrativos respecto a 2010 (- 51, - 57, - 121 y – 266 respectivamente), con una gran variabilidad entre las CCAA. De todas maneras las ratios (TSI/profesional) siguen siendo muy elevadas en todas ellas)
2. En medicina de familia, en 2019, la ratio oscila entre 1.762 de Baleares y 907 de Castilla y León (media 1.342). El porcentaje de profesionales con más de 1.500 TSI es muy elevado y globalmente inaceptable (el 38,83%) y en algunas de las CCAA realmente escandaloso (Baleares 88,28%, Madrid 56,75%), en esta ultima comunidad están el 52,9% de quienes tienen más de 2.000 TSI/profesional
3. En pediatría la ratio también es elevada, a pesar de la bajada de natalidad que obviamente favorece una disminución de las mismas, las ratios oscilan entre 1.149 de Cataluña y 766 de Valencia. De nuevo Baleares y Madrid concentran los mayores porcentajes con más de 1.250 TSI, siendo Madrid la que acoge al 56,89% con más de 1.500 TSI
4. En enfermería existe una anomalía crónica en el sistema sanitario español, ya que la ratio de TSI por profesional es mayor que la de medicina, cuando lo habitual en otros países (UE, OCDE) es que sea 1,5 inferior, a pesar de ello la ratio ha aumentado en 4 CCAA entre 2010 y 2019. La ratio de TSI profesional es muy elevada en 2019 (1.485 de promedio) y varia entre 1.113 de Canarias y 2.016 de Madrid
5. El personal administrativo también presenta ratios muy elevadas (2.779 de promedio en 2019) con gran variabilidad (máximo de 5.026 en la Rioja y mínimo de 1.720 en Canarias). La escasez de personal
administrativo es precisamente una de las causas de la sobrecarga burocrática del personal asistencial.
Actividad
1. El número de consultas realizadas en AP disminuyo globalmente entre 2010 y 2019 (- 4,62%), si bien lo hizo a costa de las consultas médicas (- 8,11%), porque se objetivo un aumento del 2,23% en las de enfermería, lo que se evidencio en todas las CCAA. No obstante el número de consultas de medicina continuo siendo muy superior al de enfermería (1,76 veces mayor).
2. La frecuentación obviamente es mayor en las consultas médicas que en las de enfermería ((5,06 versus 2,87), y es mayor entre la población de más de 65 años. Oscila en las CCAA entre 6,8 de Extremadura y 3,84 de Cataluña en el caso de las de medicina y 4,1 en Castilla y León y 2,08 en Cataluña en el caso de enfermería. La frecuentación esta influida positivamente por la edad, y negativamente por el nivel socioeconómico, las mayores demoras en las citaciones y el grado de privatización en AP.
3. La tasa de urgencias y emergencias es elevada, en 2019: 44,51/1.000 habitantes son resueltas por los centros coordinadores y 102,84 precisaron de un desplazamiento de profesionales sanitarios.
4. La tasa de interconsultas por 1000 habitantes se mantuvo prácticamente estable pasando de 386,48 en 2013 a 381,31 en 2017 (primer y ultimo año disponibles). Las CCAA con mayores tasas en 2017 fueron Canarias y La Rioja (564 y 474 respectivamente) y la que menos Extremadura (265,06).
Gasto farmacéutico
1. El gasto farmacéutico por recetas que es el que depende sobre todo de AP ha experimentado un crecimiento del 12,6% en el conjunto del país, oscilando entre el 24,1% de Valencia y un ligero decrecimiento (- 0,7%) de Navarra. En todo caso el crecimiento promedio se ha situado por delante del aumento del presupuesto.
2. El gasto por habitante y año paso de 2007,1 € en 2014 a 233,4 en 2019, oscilando entre 319,7 en Extremadura y 202,6 en Madrid, y es superior en todas las CCAA al gasto realizado en AP
Opinión de la ciudadanía
1. La no publicación de los Barómetros sanitarios desde 2018 en el habitual ejercicio de transparencia de nuestras administraciones públicas limita bastante su análisis, en todo caso resaltar que en el barómetro sobre Civid19 del CIS un 71,7% de las personas que creían padecer la enfermedad acudieron a AP (frente a solo un 4,6% que acudieron a un medico privado) lo que significa una gran confianza de la población en la misma, estos datos oscilaban entre el 82,5% en Aragón y el 44,6% en Cantabria.
Los problemas detectados en la AP son probablemente una de las causas de las dificultades para atender la pandemia y para realizar el seguimiento y detección de casos durante la misma.
DIECIOCHO RECOMENDACIONES PARA MEJORAR Y CONSOLIDAR LA ATENCION PRIMARIA DE SALUD
Una. Deben de incrementarse notablemente los presupuestos sanitarios para la AP, una cifra que se estima razonable es en torno al 20-25% del presupuesto sanitario público, lo que debe de realizarse de una manera escalonada. En todo caso seria importante una financiación sanitaria finalista para poder garantizar los presupuestos destinados a la AP y acabar con la excesiva variabilidad actual.
2. Es fundamental disminuir la presión asistencial en la AP, para ello se precisa, aparte de unos mayores presupuestos, un incremento sustancial de las plantillas que establezca un máximo de 1300 TSI para profesionales médicos y de enfermería y de 1.000 para pediatría (por supuesto lo ideal seria establecer unos limites de acuerdo con el perfil de la población: edad, morbilidad, dispersión, etc.). Esto significa a corto plazo un aumento de al menos 2.000 profesionales de medicina y 4.500 de enfermería en AP en todo el país. A medio plazo deberíamos avanzar hacia una relación de profesional de enfermería/ de medicina de 1,5
3. A corto plazo debe garantizarse también que no existan profesionales médicos y de enfermería con más de 1.500 TSI asignadas.
4. Deben de ser convocadas todas las plazas de formación MIR acreditadas para pediatría, medicina de familia y enfermería comunitaria, para permitir la existencia de especialistas cualificados en AP
5. Asimismo hay que realizar aumentos en el personal administrativo para lograr una ratio de 1.700 TSI /administrativo y el compromiso de recuperar las citaciones desde los centros de salud.
6. La accesibilidad y la continuidad son dos características principales de la AP que hay que garantizar, por lo que habría que asegurar que más del 95% de la demanda se atenderá en 48 horas.
7. La AP debe de recuperar las actividades de promoción y prevención, así como la visita domiciliaria y la atención comunitaria
8. Hay que aumentar de manera significativa la capacidad de resolución de la AP y para ello es necesario ampliar y homogeneizar el acceso a técnicas diagnosticas y terapéuticas, y a recursos tecnológicos.
9. Deben mejorarse los protocolos de utilización de medicamentos en AP porque debería reducirse la excesiva variabilidad entre CCAA detectada
10. Hay que restablecer las áreas sanitarias como espacio físico, poblacional donde planificar y asignar recursos y coordinar la actividad de los dos niveles asistenciales en función de las características y necesidades de la población.
11. La AP debe de asumir la coordinación de la atención sociosanitaria y el control asistencial de las residencias de mayores y dependientes.
12. Deben de mejorarse de manera sustancial los mecanismos de coordinación entre la AP y la especializada para mejorar el seguimiento de los problemas de salud de la población.
13. Hay que promover el trabajo en equipo, asignando unos roles que garanticen el uso racional y eficiente, así como la atención integral de salud.
14La participación comunitaria es una de las premisas para conseguir una AP de calidad al servicio de la población y es indisoluble con la autonomía de gestión
15. LA AP debe de tener un mayor protagonismo en el abordaje de los determinantes de salud, de la salud medioambiental y de la salud laboral.
16. Se necesita una mayor transparencia en la información del funcionamiento de la AP, tanto en cuanto a recursos, actividad, calidad y resultados en salud.
17. Hay que aumentar los profesionales de las Unidades de Apoyo de AP (fisioterapeutas, odontología, protésicos, psicología, matronas, etc) estableciendo criterios homogéneos de dotación de las mismas
18. Hay que potenciar la investigación en AP para potenciar un mejor abordaje de los problemas de salud más prevalentes y sus determinantes.
Descarga el Informe :
Descarga el documento :
Federación de Asociaciones para la Defensa de la Sanidad Pública
Marzo de 2021































 Las mutuas y servicios médicos de empresas privadas se ofrecen a vacunar y el Gobierno de Canarias lo acepta dejando que ocupen esta competencia de la Sanidad Pública, ignorando además a las muchas voluntarias y voluntarios pertenecientes al personal de enfermería de la Sanidad Pública que se han ofrecido para hacer dicha tarea de modo añadido a su trabajo habitual.
Las mutuas y servicios médicos de empresas privadas se ofrecen a vacunar y el Gobierno de Canarias lo acepta dejando que ocupen esta competencia de la Sanidad Pública, ignorando además a las muchas voluntarias y voluntarios pertenecientes al personal de enfermería de la Sanidad Pública que se han ofrecido para hacer dicha tarea de modo añadido a su trabajo habitual.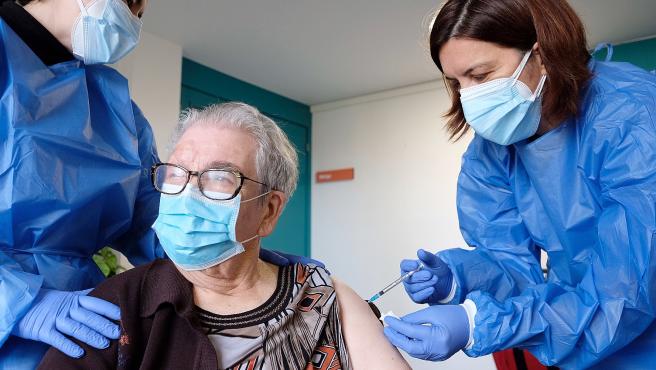 La patronal ha propugnado la intervención de las Mutuas y los servicios médicos privados en las empresas en la vacunación de la covid19, una iniciativa en línea de la llamada “colaboración pública-privada" con los fondos europeos para la recuperación económica y del empleo que es lo que está detrás de la llamada iniciativa “Sumamos Salud y Economía” que apadrina la Fundación CEOE presidida por la ex ministra de Rajoy Fátima Báñez.
La patronal ha propugnado la intervención de las Mutuas y los servicios médicos privados en las empresas en la vacunación de la covid19, una iniciativa en línea de la llamada “colaboración pública-privada" con los fondos europeos para la recuperación económica y del empleo que es lo que está detrás de la llamada iniciativa “Sumamos Salud y Economía” que apadrina la Fundación CEOE presidida por la ex ministra de Rajoy Fátima Báñez.





